Contenidos del artículo
- 1 ¿Qué es la reabsorción dental y por qué se produce?
- 2 Clasificación de la reabsorción dental
- 3 Diagnóstico clínico y pruebas complementarias
- 4 Opciones terapéuticas según el tipo y la evolución
- 5 Casos reales y situaciones clínicas representativas
- 6 Preguntas frecuentes
- 6.1 ¿Cómo puedo saber si tengo una reabsorción dental?
- 6.2 ¿Causa dolor?
- 6.3 ¿Qué diferencia hay entre reabsorción interna y externa?
- 6.4 ¿Es posible detener el proceso si se detecta a tiempo?
- 6.5 ¿Puede un traumatismo dental generar reabsorción años después?
- 6.6 ¿La ortodoncia puede provocarlas?
- 6.7 ¿Qué pasa si no se trata?
- 6.8 ¿Una endodoncia puede evitar que avance una reabsorción?
- 7 Reflexión y observaciones finales
Mi nombre es Norberto Montané, responsable de la Clínica Dental Dr. Montané. Desde hace más de dos décadas me dedico al diagnóstico y tratamiento de patologías complejas en el ámbito odontológico, con especial atención a los procesos que comprometen la salud de las estructuras dentarias y maxilofaciales, del cual soy especialista. En este artículo te hablaré sobre un fenómeno que muchas veces pasa desapercibido hasta que es demasiado tarde: la reabsorción dental.
Como dentista en Terrassa, mi objetivo es que comprendas en qué consiste esta patología, cómo se diagnostica, qué tratamientos existen y en qué casos es posible conservar el diente.
Te invito también a explorar nuestro blog de salud bucal, donde encontrarás más información técnica y consejos sobre salud dental.
¿Qué es la reabsorción dental y por qué se produce?
La reabsorción dental es una alteración que puede afectar tanto a la raíz como a la corona del diente, y que con frecuencia progresa sin síntomas evidentes. Puede tener múltiples causas, desde traumatismos hasta tratamientos ortodónticos mal planificados. Su detección temprana es clave para preservar la pieza dental.
Desde el punto de vista fisiopatológico, se trata de una activación anómala de los osteoclastos y odontoclastos, células encargadas de la remodelación ósea y dentaria. Esta activación puede estar desencadenada por distintos factores locales o sistémicos. Las causas más habituales son:
- Traumatismos dentales, como luxaciones o fracturas.
- Tratamientos ortodónticos agresivos o prolongados sin control adecuado.
- Inflamaciones crónicas, como periodontitis o necrosis pulpar no tratada.
- Presencia de quistes, tumores o infecciones periapicales.
- Reabsorciones fisiológicas en dientes temporales, que en ocasiones se desregulan.
Cuando no se diagnostica a tiempo, la reabsorción puede avanzar hasta provocar la pérdida del diente. Por eso, es fundamental acudir a revisiones periódicas y realizar pruebas radiográficas cuando hay antecedentes de riesgo.
Clasificación de la reabsorción dental
Para establecer un diagnóstico preciso y definir el tratamiento adecuado, es fundamental clasificar correctamente el tipo de reabsorción. Identificar correctamente el tipo de reabsorción nos permite actuar a tiempo, evitando la destrucción irreversible del diente. Cada variante tiene implicaciones clínicas distintas y exige protocolos específicos de manejo. Existen dos grandes categorías principales, que a su vez se subdividen en variantes clínicas:
- Reabsorción interna: se origina desde el interior del conducto radicular, generalmente como consecuencia de una inflamación o necrosis pulpar. Puede ser inflamatoria o de reemplazo (cuando es sustituida por tejido óseo). Suele observarse como una radiolucidez simétrica centrada en el conducto.
- Reabsorción externa: comienza en la superficie externa de la raíz y puede avanzar hacia el interior. Sus subtipos más frecuentes son:
- Inflamatoria: asociada a infecciones periapicales o periodontales.
- Cervical invasiva: aparece cerca del cuello dentario y puede progresar rápidamente.
- De reemplazo o anquilosis: el diente se integra al hueso alveolar perdiendo su ligamento periodontal.
- Por presión: causada por fuerzas mecánicas como ortodoncia, quistes o dientes incluidos.
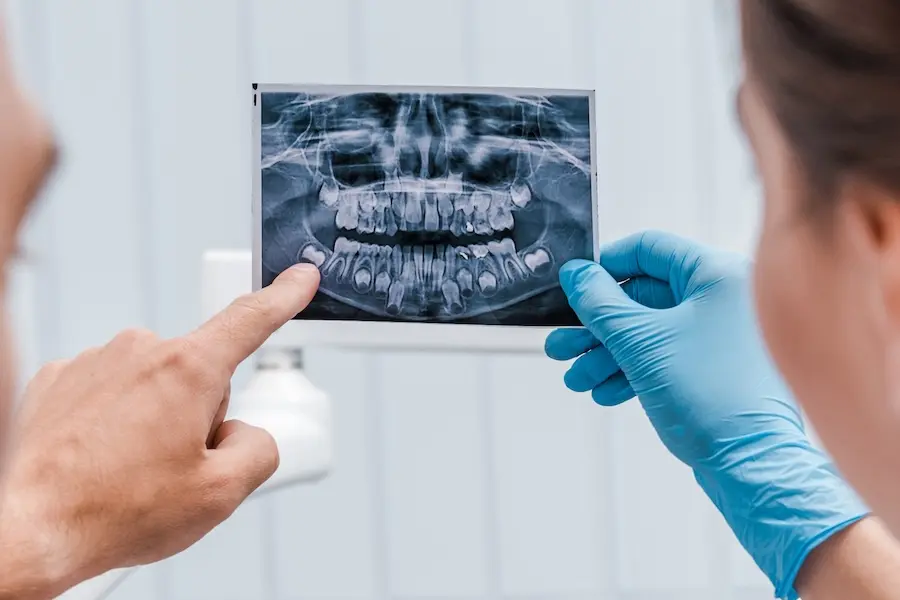
Diagnóstico clínico y pruebas complementarias
El diagnóstico de una reabsorción dental se basa en una combinación de evaluación clínica y pruebas de imagen. Un diagnóstico temprano, preciso y bien documentado es esencial para planificar un tratamiento conservador y evitar complicaciones mayores como la pérdida dentaria o la afectación ósea adyacente. En muchos casos, se detecta de forma incidental durante una revisión rutinaria, ya que no siempre presenta síntomas en las fases iniciales.
Durante la exploración, es importante valorar:
- La movilidad dentaria o cambios en la percusión.
- La coloración del diente (puede aparecer rosada en casos de reabsorción interna).
- Presencia de fístulas, inflamación gingival o signos de trauma previo.
Las herramientas radiográficas son imprescindibles:
- Radiografías periapicales seriadas: permiten detectar lesiones simétricas o asimétricas, y observar si afectan al conducto o al contorno radicular.
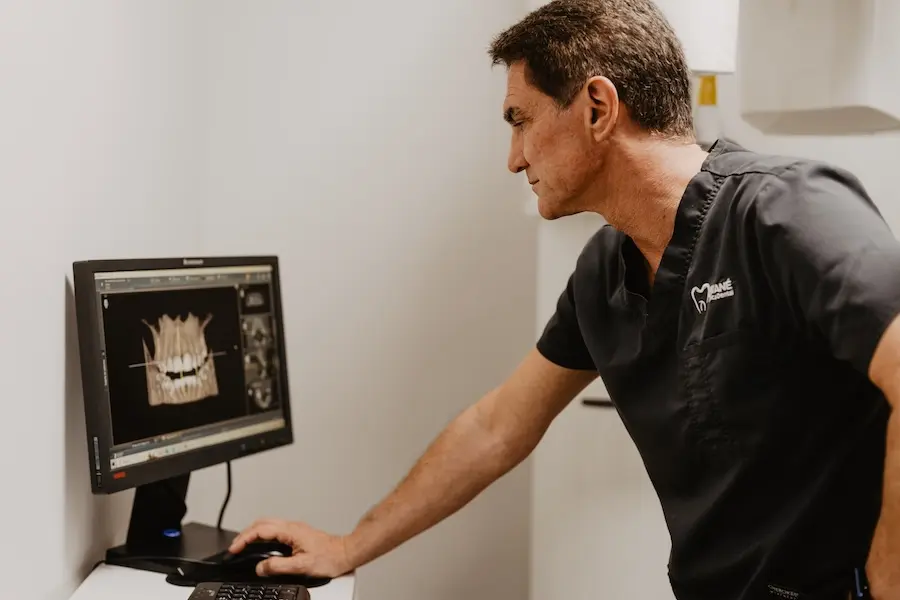
- Tomografía computarizada de haz cónico (CBCT): proporciona una imagen tridimensional que mejora la precisión diagnóstica, especialmente en reabsorciones externas complejas o en zonas de difícil acceso.
- Pruebas de vitalidad pulpar: útiles para distinguir si la pulpa está afectada o si el proceso es externo y asintomático.
Opciones terapéuticas según el tipo y la evolución
El tratamiento de la reabsorción dental depende de su tipo, localización y avance. En las reabsorciones internas, el enfoque principal es la endodoncia. Al eliminar el tejido pulpar comprometido y sellar correctamente el conducto, podemos detener el proceso y conservar la pieza si no hay perforación radicular.
En el caso de reabsorciones externas inflamatorias, también puede indicarse una endodoncia, especialmente si hay infección periapical. Si la reabsorción es cervical invasiva, es necesario un abordaje quirúrgico: limpiamos la zona afectada y la reconstruimos con materiales biocompatibles como MTA.
¿Y si el diente está anquilosado por reabsorción por reemplazo? En estos casos, al estar fusionado al hueso y sin ligamento periodontal, el pronóstico es limitado. Puede ser necesario extraerlo y valorar una sustitución con implante dental.
Finalmente, cuando el origen es ortodóntico, debe ajustarse el plan de tratamiento, reduciendo fuerzas y controlando con radiografías periódicas. Cada decisión debe basarse en una evaluación clínica individualizada.
Casos reales y situaciones clínicas representativas
Para comprender mejor cómo abordamos la reabsorción dental en la práctica clínica, te presento dos casos reales tratados en nuestra consulta. Cada uno refleja un tipo diferente de reabsorción, con su diagnóstico, tratamiento y seguimiento específico.
Juan, reabsorción interna post-traumática tratada con endodoncia
Juan es un paciente de 42 años con antecedentes de traumatismo dental en un incisivo central superior ocurrido años atrás. Acude por una ligera coloración rosada en la corona. La radiografía revela una lesión radiolúcida bien delimitada centrada en el conducto: reabsorción interna inflamatoria.
Tras confirmar la vitalidad comprometida con pruebas térmicas, procedimos con una endodoncia empleando instrumentación rotatoria y obturación termoplástica. En la zona afectada se utilizó MTA como material sellador por su excelente biocompatibilidad.
El control a los 6 y 12 meses mostró regeneración periapical y ausencia de progresión. El diente mantiene su funcionalidad y estabilidad, sin necesidad de cirugía complementaria.
Lluc, paciente con reabsorción externa cervical de origen ortodóntico
Lluc es un dolescente de 15 años en tratamiento ortodóntico desde hacía 10 meses. Durante una revisión rutinaria, se detecta una zona radiolúcida en el cuello del primer incisivo inferior derecho. No había síntomas clínicos, pero el examen radiográfico con CBCT confirmó una reabsorción externa cervical invasiva en fase inicial.
Se interrumpió el tratamiento ortodóntico de forma inmediata para evitar el avance del proceso. Posteriormente, bajo anestesia local, accedimos quirúrgicamente a la lesión. Tras eliminar el tejido reabsorbido, reconstruimos la superficie afectada con ionómero de vidrio modificado con resina y sellamos con barniz fotopolimerizable.
El seguimiento clínico-radiográfico a los 6 y 18 meses mostró una excelente integración del material y ausencia de progresión. El tratamiento ortodóntico pudo reanudarse con modificaciones biomecánicas y controles cada tres meses.
Este caso demuestra cómo una planificación ortodóntica sin supervisión radiológica periódica puede generar lesiones irreversibles, incluso en pacientes jóvenes como Lluc y aparentemente sanos.
Preguntas frecuentes
¿Cómo puedo saber si tengo una reabsorción dental?
En la mayoría de los casos, no causa síntomas en sus fases iniciales. Por eso, suele detectarse de forma casual durante una revisión o una radiografía por otro motivo. Aun así, algunos signos que pueden levantar sospechas son el cambio de color en un diente, sensación de fragilidad, inflamación gingival localizada o molestias al masticar.
El diagnóstico definitivo siempre lo realiza el odontólogo, con ayuda de radiografías periapicales, CBCT y pruebas de vitalidad pulpar.
¿Causa dolor?
No necesariamente. La mayoría son asintomáticas en sus primeras fases. El dolor aparece solo cuando hay afectación pulpar, infección secundaria o exposición de terminaciones nerviosas. Por eso, que un diente no duela no significa que esté sano. El control radiográfico es esencial.
¿Qué diferencia hay entre reabsorción interna y externa?
La reabsorción interna se origina desde el interior del diente, dentro del conducto pulpar, y suele asociarse a inflamación o necrosis pulpar. En cambio, la reabsorción externa comienza en la superficie radicular o cervical, y puede deberse a trauma, fuerzas ortodónticas excesivas o procesos inflamatorios externos.
¿Es posible detener el proceso si se detecta a tiempo?
Sí. Si se diagnostica en una fase inicial, en la mayoría de casos puede detenerse mediante tratamiento endodóntico, quirúrgico o periodontal, según el tipo de reabsorción. El seguimiento radiográfico a medio y largo plazo es clave para asegurar la estabilidad del diente.
¿Puede un traumatismo dental generar reabsorción años después?
Así es. Algunos traumatismos dentales, especialmente los que producen luxación o fractura radicular, pueden desencadenar una reabsorción meses o incluso años más tarde. Por eso, los dientes traumatizados deben revisarse periódicamente, aunque parezcan estables.
¿La ortodoncia puede provocarlas?
Cuando se aplica de forma correcta, con fuerzas fisiológicas bien controladas, la ortodoncia es segura. Sin embargo, movimientos muy rápidos, fuerzas excesivas o mala planificación pueden generar reabsorciones radiculares externas. Por eso es fundamental realizar controles radiográficos durante todo el tratamiento ortodóncico.
¿Qué pasa si no se trata?
Si no se trata, la reabsorción continúa progresando y destruye la estructura dentaria. Puede llevar a la fractura del diente, pérdida ósea circundante o infecciones crónicas. En fases avanzadas, no hay opción de conservación y la única alternativa es la extracción.
¿Una endodoncia puede evitar que avance una reabsorción?
En muchos casos, sí. Cuando la reabsorción está relacionada con una afectación pulpar (como en las internas o inflamatorias externas), una endodoncia bien realizada puede detener el proceso. Es importante realizarla lo antes posible, antes de que el daño sea irreversible.
Reflexión y observaciones finales
La reabsorción dental es una patología silenciosa que puede poner en riesgo la conservación de piezas dentarias funcionales si no se detecta a tiempo. A lo largo de mi experiencia clínica he visto cómo un diagnóstico precoz puede marcar la diferencia entre salvar un diente o tener que extraerlo.
Por eso insisto siempre en la importancia de acudir a revisiones periódicas, especialmente si has sufrido un traumatismo, llevas ortodoncia o tienes antecedentes de enfermedad periodontal. Con las técnicas actuales de diagnóstico por imagen y la experiencia acumulada en nuestra clínica dental en Terrassa, podemos detectar lesiones incipientes y actuar con precisión.

Dr. Norberto Montané Pamies
- Estudios de Medicina y Odontología (Universidad de Barcelona).
- Formación clínica (cirugía maxilofacial en Barcelona y Nueva York).
- Postgrados y masters en implantología oral, fisiopatología craneocervical y articulación temporomandibular.
- Profesor colaborador del Master en Ortodoncia de la Universidad de Barcelona (UB).