Contenidos del artículo
- 1 ¿Qué es la periimplantitis?
- 2 ¿Por qué aparece la periimplantitis?
- 3 Señales y síntomas que pueden alertarte
- 4 Diagnóstico clínico de la periimplantitis
- 5 Fases de la periimplantitis y evolución si no se trata
- 6 Prevención efectiva: lo que puedes hacer tú y lo que debe hacer tu dentista
- 7 Tratamientos disponibles cuando ya existe periimplantitis
- 8 Estudios de casos y ejemplos clínicos en consulta
- 9 Preguntas frecuentes
- 9.1 ¿La periimplantitis duele desde el principio?
- 9.2 ¿Qué diferencia hay entre mucositis y periimplantitis?
- 9.3 ¿Se puede perder el implante?
- 9.4 ¿Con qué frecuencia debo acudir al dentista si tengo implantes?
- 9.5 Es más frecuente en fumadores?
- 9.6 ¿Puede volver a aparecer después del tratamiento?
- 9.7 ¿Qué cepillo o instrumentos especiales necesito si tengo implantes?
- 9.8 ¿Los implantes tienen garantía frente a la periimplantitis?
- 10 Mi valoración personal
Soy el Dr. Norberto Montané, responsable de tu clínica dental de confianza en Terrassa. Durante más de dos décadas he acompañado a cientos de pacientes en sus tratamientos implantológicos, y a lo largo de este camino he comprobado que una buena información es la mejor herramienta para prevenir complicaciones. Hoy quiero hablarte, de forma clara y directa, sobre la periimplantitis: una patología que puede poner en riesgo la estabilidad de tus implantes si no se detecta y trata a tiempo.
¿Qué es la periimplantitis?
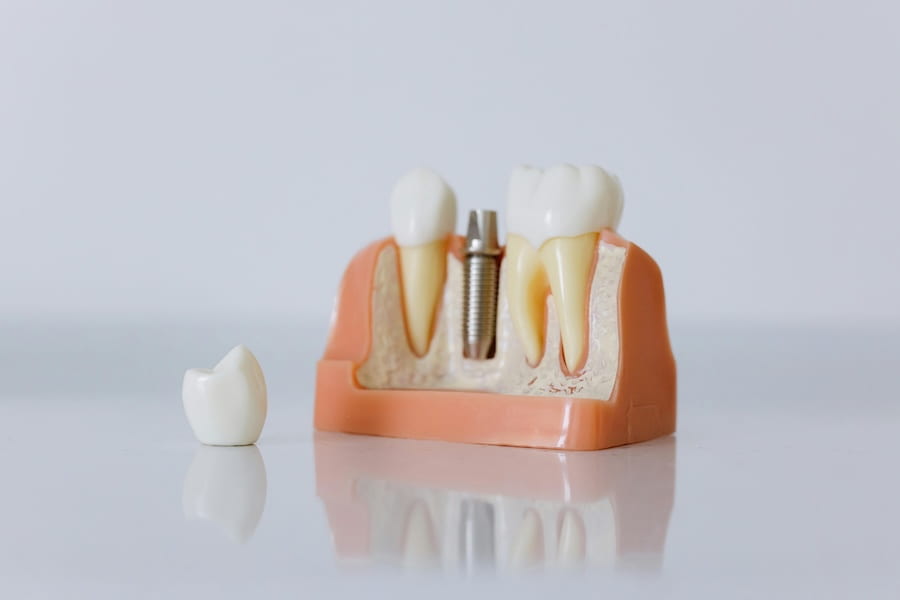
La periimplantitis es un proceso inflamatorio que afecta a los tejidos blandos y al hueso que rodea un implante dental. En términos clínicos, se trata de una inflamación de la mucosa periimplantaria acompañada de pérdida progresiva del soporte óseo, lo que compromete la integridad del implante.
A menudo se presenta como una evolución de una mucositis no tratada, pero no debemos confundir ambas entidades. Mientras que la mucositis periimplantaria es reversible si se actúa a tiempo, implica daño óseo y requiere intervenciones más complejas.
Lo más importante: esta condición no aparece de forma repentina. Es el resultado de múltiples factores, algunos evitables con revisiones periódicas y una buena higiene oral en casa. Por eso, en nuestra clínica dental damos mucha importancia al seguimiento de los pacientes con implantes, incluso años después de su colocación.
¿Por qué aparece la periimplantitis?
La periimplantitis no tiene una única causa. Se trata de una patología multifactorial donde confluyen elementos microbiológicos, mecánicos, inmunológicos y de comportamiento del paciente. Comprender estos factores es clave para prevenirla desde el primer día tras la colocación del implante.
La principal causa es la acumulación de placa bacteriana alrededor del implante, especialmente cuando no existe un control adecuado de la higiene oral. Las bacterias liberan toxinas que desencadenan una respuesta inflamatoria en los tejidos blandos y, si esta se mantiene en el tiempo, afecta también al hueso.
Otros factores que aumentan el riesgo de periimplantitis son:
- Fumar: el tabaco reduce el flujo sanguíneo y dificulta la respuesta inmunitaria local.
- Antecedentes de periodontitis: los pacientes con historial de enfermedad periodontal tienen más riesgo de desarrollar problemas periimplantarios.
- Diseño del implante o de la prótesis: una prótesis mal ajustada o difícil de limpiar favorece la retención de biofilm.
- Exceso de carga oclusal: una distribución inadecuada de las fuerzas masticatorias puede contribuir al deterioro óseo periimplantario.
- Falta de mantenimiento profesional: los implantes necesitan controles periódicos para prevenir complicaciones silenciosas.
El paciente también tiene un papel activo: cuando no sigue las indicaciones del odontólogo, ya sea por higiene, tabaco o visitas de control, aumentan las probabilidades de desarrollar periimplantitis. En nuestra experiencia en los tratamientos de nuestra clínica dental, detectar y controlar estos factores a tiempo marca la diferencia.
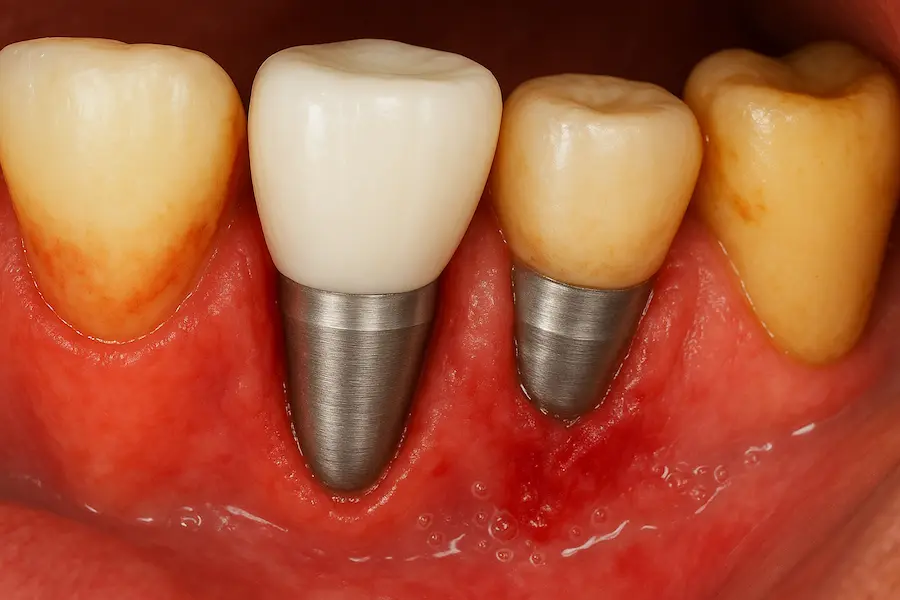
Señales y síntomas que pueden alertarte
Una de las particularidades de la periimplantitis es que puede evolucionar de forma silenciosa. Muchos pacientes no experimentan molestias evidentes en las fases iniciales, lo que dificulta su detección precoz si no se realizan controles periódicos.
Ahora bien, existen varios signos clínicos y síntomas que deben ponernos en alerta:
- Sangrado al cepillarte o al sondar la encía alrededor del implante.
- Enrojecimiento o inflamación persistente de la mucosa periimplantaria.
- Supuración espontánea o al ejercer presión.
- Retracción de la encía o exposición de parte del implante.
- Mal aliento localizado o sabor desagradable en la zona del implante.
- Movilidad del implante en fases avanzadas.
Aunque algunos de estos síntomas pueden confundirse con los de una gingivitis o una simple inflamación, en el caso de un implante requieren una exploración específica. No conviene asumir que “pasará solo” o esperar a que haya dolor, porque cuando eso ocurre el daño óseo ya suele ser notable. Ante cualquiera de estas señales, lo recomendable es acudir cuanto antes a una revisión.
Diagnóstico clínico de la periimplantitis
El diagnóstico de la periimplantitis debe realizarse con criterios clínicos y radiográficos claros. No basta con observar la encía: es imprescindible evaluar el estado de los tejidos que no son visibles a simple vista, especialmente el hueso de soporte.
En consulta, seguimos una serie de pasos estructurados para confirmar o descartar esta patología:
Exploración y signos visibles
Durante la revisión, valoramos la presencia de inflamación, sangrado al sondaje y supuración. Utilizamos una sonda periodontal específica para implantes, midiendo la profundidad de los surcos periimplantarios y comparando con registros anteriores. Un aumento progresivo de la profundidad de sondaje suele ser un indicador clave.
También observamos la retracción gingival, la exposición de espiras del implante o la aparición de movilidad, signos clínicos que evidencian una pérdida estructural.
Pruebas radiográficas y sondeo
El diagnóstico se completa siempre con una radiografía periapical, en la que se valora la pérdida ósea en relación con el diseño del implante y su colocación inicial. Una pérdida mayor a 2 mm respecto al momento de la carga funcional puede ser indicativa de periimplantitis, siempre que haya signos clínicos acompañantes.
En algunos casos utilizamos CBCT (TAC dental) para tener una imagen tridimensional y evaluar la extensión real del defecto óseo.
El objetivo no es solo confirmar la enfermedad, sino también establecer la gravedad y decidir el plan terapéutico más adecuado. Actuar a tiempo evita que un problema localizado se convierta en una complicación mayor.
Fases de la periimplantitis y evolución si no se trata
La periimplantitis no es una enfermedad estática. Evoluciona de forma progresiva si no se aborda con el tratamiento adecuado. Conocer sus fases nos permite anticipar decisiones clínicas y actuar con eficacia en cada momento.
Podemos dividir su desarrollo en tres etapas principales:
- Fase inicial: aparecen signos inflamatorios en los tejidos blandos, como enrojecimiento, sangrado leve y aumento de la profundidad de sondaje. En esta etapa, la pérdida ósea es mínima y localizada, y el implante mantiene su estabilidad.
- Fase moderada: se observa una pérdida ósea más extensa (habitualmente de 2 a 4 mm), con posible supuración y cambios en el contorno de la encía. Aquí ya se compromete parte del soporte estructural del implante y puede comenzar a afectarse la función masticatoria.
- Fase avanzada: la destrucción ósea es severa y puede llegar a comprometer la totalidad del implante. En esta fase, es frecuente la movilidad del implante, dolor a la presión o masticación y necesidad de explantación.
Si no se trata, el desenlace suele ser la pérdida del implante. A partir de ese punto, las opciones de rehabilitación requieren técnicas más complejas como injertos óseos o implantes en posiciones alternativas.
La buena noticia es que, detectada en fases iniciales, esta patología se puede controlar con buenos resultados. De ahí la importancia de las visitas periódicas, tanto para prevenir como para diagnosticar precozmente.
Prevención efectiva: lo que puedes hacer tú y lo que debe hacer tu dentista
La mejor forma de tratar la periimplantitis es, sin duda, evitar que aparezca. Y eso solo se consigue con un trabajo conjunto entre el paciente y el profesional. La prevención es un compromiso compartido, y requiere constancia tanto en casa como en la consulta.
Higiene oral en casa
Como paciente, tu papel es fundamental. La periimplantitis suele comenzar por una mala higiene alrededor del implante, que permite la acumulación de biofilm y bacterias patógenas.
Para prevenirla, es importante:
- Utilizar un cepillo dental de filamentos suaves y técnica adecuada en la zona del implante.
- Complementar el cepillado con cepillos interproximales o hilo dental específico para implantes.
- Emplear colutorios antisépticos si lo recomienda tu dentista.
- No fumar, o al menos reducir significativamente el consumo de tabaco.
- Acudir a tus visitas de control incluso si no notas molestias.
Revisiones y mantenimiento profesional
Como especialistas, nuestro trabajo no acaba cuando colocamos el implante. Diseñamos un protocolo de seguimiento individualizado para cada paciente. Esto incluye:
- Controles periódicos con sondaje suave y comparación de parámetros clínicos a lo largo del tiempo.
- Limpiezas profesionales con instrumental específico que no dañe la superficie del implante.
- Radiografías de control para evaluar el nivel óseo y actuar antes de que aparezcan síntomas.
- Educación continua sobre las técnicas de higiene más efectivas.
La combinación de autocuidados bien hechos y un mantenimiento clínico riguroso es la fórmula más eficaz para disfrutar de implantes saludables a largo plazo.
Tratamientos disponibles cuando ya existe periimplantitis
Cuando la periimplantitis ya se ha instaurado, no basta con mejorar la higiene o hacer una limpieza superficial. Se requiere un tratamiento clínico adaptado a la gravedad del caso, que combine desinfección, control de factores agravantes y, si es necesario, regeneración del hueso perdido.
Enfoques no quirúrgicos
En las fases iniciales o en lesiones leves, se puede optar por un tratamiento no quirúrgico. Este consiste en una limpieza mecánica profunda de la superficie del implante, utilizando instrumental que respete el titanio, y la aplicación de antisépticos o antibióticos locales.
A veces se combinan técnicas como:
- Instrumentación con curetas de titanio o fibra de carbono.
- Uso de ultrasonidos adaptados para implantes.
- Aplicación de láser o fotodinámica como apoyo.
Este enfoque puede detener el avance de la enfermedad, pero no siempre consigue regenerar el hueso perdido.
Tratamiento quirúrgico regenerativo
Cuando la pérdida ósea es significativa, se indica una cirugía para acceder a la zona afectada y realizar una descontaminación completa. El objetivo es eliminar el tejido inflamatorio, descontaminar la superficie del implante y, si es posible, estimular la regeneración ósea guiada mediante biomateriales.
En función del tipo de defecto óseo, podemos utilizar:
- Hueso autólogo, sintético o xenoinjertos como material de relleno.
- Membranas reabsorbibles para guiar la regeneración.
- Técnicas complementarias como láser, PRF o proteínas morfogenéticas si el caso lo permite.
El pronóstico dependerá de la morfología del defecto, del implante afectado y, sobre todo, de la implicación posterior del paciente en el mantenimiento.
Seguimiento posterior al tratamiento
Una vez tratada la periimplantitis, el trabajo no ha terminado. Es imprescindible establecer un plan de mantenimiento personalizado con revisiones más frecuentes y limpiezas profesionales adaptadas.
Además, instruimos al paciente en técnicas de higiene más específicas y reforzamos el control de los factores de riesgo (tabaco, enfermedad periodontal activa, oclusión descompensada).
El objetivo no es solo evitar una recaída, sino preservar el resultado conseguido a largo plazo. En la mayoría de los casos que atendemos en nuestros tratamientos dentales, este seguimiento marca la diferencia entre conservar el implante o perderlo definitivamente.
Estudios de casos y ejemplos clínicos en consulta
A lo largo de los años, he tratado muchos casos de periimplantitis con diferentes grados de afectación. Compartirte algunos de estos ejemplos —respetando siempre la confidencialidad— puede ayudarte a entender cómo se manifiesta y cómo se aborda esta patología en situaciones reales.
Manuel: paciente con periimplantitis moderada por falta de mantenimiento
Manuel es un hombre de 57 años con implantes colocados hace 8 años en zona posterior. No acudía a revisiones desde hacía más de 4 años. En consulta detectamos inflamación gingival, sangrado y pérdida ósea de más de 3 mm en uno de los implantes. Se realizó una descontaminación mecánica con terapia antibiótica local, seguida de control estricto cada tres meses. El proceso se estabilizó y se evitó la progresión.
Teresa: periimplantitis avanzada en paciente exfumadora
Teresa es una mujer de 62 años, exfumadora, con antecedentes de periodontitis tratada. Presentaba supuración y movilidad en un implante anterior. La pérdida ósea era extensa y comprometía la estética. Indicamos cirugía regenerativa con injerto óseo y membrana reabsorbible. El postoperatorio fue exitoso, con recuperación funcional y estética tras cuatro meses.
Joel: periimplantitis incipiente en paciente joven
Joel es un hombre de 40 años con buen estado general. Acudió por sangrado leve en la zona del implante al cepillarse. Gracias a una detección precoz, tratamos la inflamación con terapia no quirúrgica y corrección de la técnica de higiene. Hoy, cinco años después, mantiene el implante sano y funcional.
Estos casos ilustran que cada paciente necesita un enfoque personalizado. La clave está en identificar el problema a tiempo y actuar de forma precisa. En nuestra clínica dental apostamos siempre por un tratamiento integral, no solo del implante, sino del paciente en su conjunto.
Preguntas frecuentes
¿La periimplantitis duele desde el principio?
No, en la mayoría de los casos iniciales la periimplantitis es indolora. Esa es precisamente una de sus dificultades: puede avanzar de forma silenciosa hasta fases moderadas o avanzadas. El dolor suele aparecer solo cuando hay infección activa o pérdida ósea severa.
¿Qué diferencia hay entre mucositis y periimplantitis?
La mucositis es una inflamación reversible que afecta solo a la encía que rodea al implante. No implica pérdida de hueso. En cambio, la periimplantitis incluye afectación ósea y es más difícil de tratar. La mucositis puede considerarse una fase previa si no se controla a tiempo.
¿Se puede perder el implante?
Sí. Si la periimplantitis progresa sin tratamiento, puede producir pérdida ósea importante y movilidad del implante, lo que lleva a su fracaso. Por eso es fundamental actuar en las primeras fases, cuando aún hay posibilidad de recuperación.
¿Con qué frecuencia debo acudir al dentista si tengo implantes?
Lo recomendable es acudir a revisiones cada 6 meses, aunque en pacientes con antecedentes periodontales o con factores de riesgo podemos reducir ese intervalo a 3 o 4 meses. El seguimiento profesional permite detectar cualquier alteración antes de que evolucione.
Es más frecuente en fumadores?
Sí. El tabaco es uno de los factores de riesgo más claros. Los fumadores presentan más complicaciones en la integración de los implantes y mayor tendencia a desarrollar infecciones crónicas y pérdida ósea alrededor de los mismos.
¿Puede volver a aparecer después del tratamiento?
Es posible, especialmente si no se realiza un seguimiento adecuado o si persisten los factores que la provocaron. Por eso insistimos tanto en el mantenimiento periodontal y en la implicación del paciente a largo plazo.
¿Qué cepillo o instrumentos especiales necesito si tengo implantes?
Lo ideal es combinar un cepillo de filamentos suaves (manual o eléctrico) con cepillos interproximales adaptados al espacio entre implantes. También existen sedas y superfloss específicas para prótesis sobre implantes. Te explicaremos en consulta cuáles son los más adecuados para ti.
¿Los implantes tienen garantía frente a la periimplantitis?
Los implantes como producto suelen tener garantía de fabricación, pero la periimplantitis depende de múltiples factores biológicos y conductuales. Por eso, la prevención es la mejor forma de proteger tu inversión en salud.
Mi valoración personal
A lo largo de mi trayectoria he visto cómo implantes bien colocados y perfectamente integrados se comprometen por una causa prevenible. No es una cuestión de suerte, ni de materiales, ni de edad. Es una combinación de factores donde el diagnóstico precoz y la implicación del paciente son decisivos.
Mi consejo es claro: si llevas implantes dentales, no descuides el seguimiento. Un implante no duele cuando empieza a perder hueso, y precisamente por eso es fundamental que tu dentista lo revise regularmente, incluso cuando todo parece estar bien.
Desde Clínica Dental Dr. Montané apostamos por una implantología responsable, con protocolos de prevención, mantenimiento y tratamiento que ponemos en práctica cada día. Si quieres saber más sobre implantes, salud oral y otros temas relacionados, te invito a visitar nuestro blog de salud bucal, donde encontrarás información rigurosa y basada en la experiencia clínica.

Dr. Norberto Montané Pamies
- Estudios de Medicina y Odontología (Universidad de Barcelona).
- Formación clínica (cirugía maxilofacial en Barcelona y Nueva York).
- Postgrados y masters en implantología oral, fisiopatología craneocervical y articulación temporomandibular.
- Profesor colaborador del Master en Ortodoncia de la Universidad de Barcelona (UB).